
[疫学レクチャー第4回] 血圧と12の心血管疾患リスク:英国の大規模プライマリケアコホート CALIBERより
編集委員の桑島巌氏(東京都健康長寿医療センター)に,解説をお願いしました(インタビュー: 2014年10月2日)。
血圧と12の心血管疾患リスク(CALIBER)


プライマリケア医の登録による,臨床現場での患者像に近いデータ
英国では,NHS(National Health Service)により,国民は地域の診療所に登録することが義務付けられています。不調を感じたらまずそこでプライマリケア医(GP)の診察を受け,必要に応じて専門医に紹介されます。すなわち,GPはすべての医療への入口としての役割を担っているため,GPが患者を登録し,電子カルテ記録などと連結した今回のCALIBERのデータには,単に規模が大きいというだけでなく,悉皆(しっかい)性が高いという大きな利点があります。
また,一般住民を対象とした疫学コホート研究では,感染症や癌といった心血管疾患(CVD)以外の病気をもつ人や,虚弱体質者なども含む幅広い背景の集団をみることになりますが,今回の対象は「GPの診察時に血圧測定を行った30歳以上の患者」であり,おそらく継続的なCVDリスク管理を要する人や,降圧薬・脂質低下薬治療中の人が多く含まれると考えられます。われわれ臨床医が日常診療で接する患者像に近い集団として,非常に貴重なデータベースではないでしょうか。
さて,そのような集団で血圧値と12のCVD発症リスクとの関連を検討した結果,関連の度合いは疾患によって,またSBPとDBPでも大きく異なっていました。SBP,DBPのそれぞれについて,とくに関連が強かった疾患は表1のとおりです。
|
<SBP> 1位: 脳内出血(HR 1.44,95%CI 1.32-1.58) 2位: くも膜下出血(HR: 1.43,95%CI 1.25-1.63) 3位: 狭心症(HR 1.41,95%CI 1.36-1.46)
<DBP> |
CI: 信頼区間(Lancet. 2014; 383: 1899-911. より作成)
脳内出血やくも膜下出血といった脳血管疾患と血圧との関連が強いことは予想どおりでしたが,SBPと狭心症との関連が意外に強いのだなという印象です。また,各CVDとの関連は,全体的にSBPのほうがDBPより強い傾向でしたが,腹部大動脈瘤では,表1に示すようにDBPとの関連が脳出血に次いで強い一方で,SBPとの関連は12のCVDのなかでもっとも弱いという結果でした(HR 1.08,95%CI 1.00-1.17)。
なぜこのように,疾患によって血圧の影響が大きく異なるのでしょうか。
血圧と各CVDリスクとの関連は,個々の臓器や血管に対して,血圧値がどのような影響を与えるかによって,さまざまな形をとると考えられます。
たとえば,高血圧の主要な標的臓器である脳・心・腎ではそれぞれ以下の危険因子の関与が大きいことが知られていますが,この背景には,血管構造の違いがあります。
・ 脳卒中: 血圧
・ 冠動脈疾患: 血圧と血清脂質
・ 腎疾患: 血圧と糖尿病
血管は内膜,中膜および外膜からなっています。脳動脈の中膜は比較的薄くて圧力に弱いため,血圧の影響をもっとも受けやすいと考えられます。
一方,冠動脈では中膜の平滑筋層がよく発達しており,さらに,ほかの血管と違って心臓の収縮期ではなく拡張期に大きな血流が発生することから,脳にくらべてSBPの影響を受けにくくなっています。他方で冠動脈では,血中の脂質が多い状態になると中膜の平滑筋細胞が内膜へと遊走してプラークを形成するという,脂質値の影響を受けやすい性質をもっています。
また,腎臓の実質はいわば毛細血管の塊であることから,高血圧による動脈硬化のみならず,糖尿病による細小血管障害としての糖尿病性腎症が問題となります。さらに毛細血管には,血管の拡張や収縮をつかさどる自律神経が豊富に分布しており,糖尿病が引き起こす神経障害の影響も無視できません。
腹部大動脈瘤は,発症率がそれほど高くないこともあって,これまであまり検討されてこなかったアウトカムの一つですが,今回,DBPとの関連がとくに強いという意外な結果が得られました。そこで,あらためてDBPが高いとはどういうことかに立ち戻ってみましょう。
血管壁がまだ柔らかい人の場合,心臓収縮期に大動脈弁が開くと,心臓から押し出された血液の一部を大動脈が膨らむことによって一時的に保持し,残りの血液が末梢へと流れます。次に心臓が拡張し大動脈弁が閉じると,保持されていた血液が大動脈の収縮によって末梢に送り出されます。心臓が血液を送り出していない拡張期であっても体のすみずみまで血流が途絶えないのは,このためです。ところが,加齢などによって大動脈の動脈硬化が進展すると,収縮期に十分に膨らんで血液を保持できないことから,末梢へ瞬時に大量の血液が流れ込み,SBPは高値となります。また拡張期には,大動脈が十分に収縮できないので血液を効率よく放出できず,末梢血管に流れる血液の量が減るため,DBPは低値となっていきます。このため,高血圧の一般的な経過として,
若年時には拡張期高血圧が多い → その後,加齢とともに動脈硬化がさらに進展し,SBPは増加,DBPは60歳前後を境に低下 → 徐々に収縮期高血圧,さらには孤立性収縮期高血圧へと移行
というタイムコースがみられます。DBPが高いということは,アンジオテンシン,エンドセリン,ノルアドレナリンなどの血管収縮物質が過剰に分泌されていることを意味します。さらに大動脈の柔軟性がある程度保たれていることも重要な要素です。腹部大動脈瘤とDBPとの関連が強かったという今回の結果から,発症者の多くは,まだ太い血菅の壁は比較的柔らかいものの,末梢には動脈硬化が生じ始めて拡張期の抵抗が増加している,あるいは血管を収縮させるホルモンが多く分泌される状態だったのではないかと考えられます。
次に,血圧とCVD発症リスクとの関連を年齢層ごとに検討した結果をみると,どの疾患についても明らかなJカーブ現象はみとめられず,高齢になるほどSBPの上昇に伴うCVDリスク増加度は小さくなっていきました(図1)。DBPについてもおおむね同様の結果です。
図1 収縮期血圧値ごとの12のCVD発症の性・年齢調整ハザード比(対照: 115 mmHg)
(クリックで拡大)
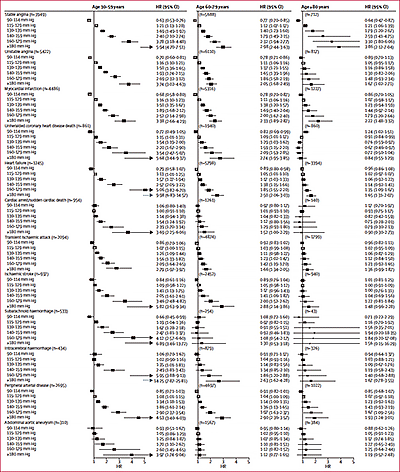
しかし,これはあくまで対照値(SBP 115 mmHg,DBP 75 mmHg)に比した相対リスクであることに注意してください。一見,高齢になるほど血圧上昇による疾病負荷が軽くなっていくように思えますが,高齢になるとCVDの発症数が多くなるため,高血圧によるCVDの絶対リスクは若年者よりもはるかに大きくなります(表2)。
| 若年者 | 高齢者 | ||
| 相対リスク | ある危険因子をもつ人が,もたない人にくらべて 何倍,疾患を発症しやすいか |
大 | 小 |
| 絶対リスク | 一定期間内に発症するイベントの絶対数 (複数の危険因子を考慮) |
小 | 大 |
高齢化の一途をたどるわが国の現状から,血圧など単一の危険因子の相対リスクだけでなく,複数の危険因子を評価したうえでの絶対リスクを考慮することの重要性が高まっています。臨床では,心疾患発症後に脳卒中を起こす例やその逆,また脳卒中後の治療中にもかかわらず大動脈瘤が破裂寸前だった例など,複数の臓器にまたがるイベントの発生を頻繁に経験します。私はよくtotal vascular careという言葉をつかいますが,個々の臓器や疾患だけをみるのではなく,全身にわたる「血管病」の一部として心血管疾患をとらえ,絶対リスク評価なども活用しながら,患者一人ひとりの危険因子の保有状況に応じた予防対策を行うことが求められます。たとえば,脂質異常症や糖尿病をあわせもつ高血圧患者であれば積極的な降圧治療が必要ですし,逆にほかの危険因子はなくて血圧だけが高い人なら,降圧目標はあまり厳しくなくてもよいかもしれません。
それでは絶対リスクの結果をみてみましょう。高血圧をもつ30歳の人の全CVDの生涯リスクは63.3%,非高血圧の人では46.1%で, 両者のあいだには17.2%と大きな差がみられました。ごく若年であっても,血圧が高いということは,すでに将来の人生に無視できない影響を及ぼしているのです。
12のCVDそれぞれについて,30~95歳にかけての高血圧者と非高血圧者の絶対リスクの推移を示したのが図2のグラフです。やはり,疾患によって絶対リスクの差の大きさや推移のパターンが異なっており,とくに安定狭心症,不安定狭心症,冠動脈疾患,心不全,出血性脳卒中などで,高血圧の有無による大きな差がみられました。
図2 30歳時の高血圧者および非高血圧者における12の心血管疾患の生涯リスク(30~95歳)
(クリックで拡大)
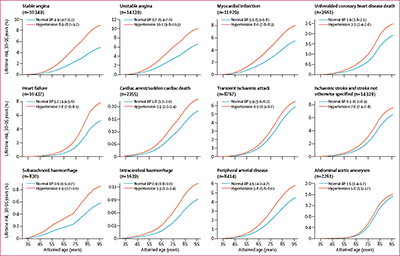
高血圧の定義は,SBP≧140 mmHg,DBP≧90 mmHg,降圧薬服用,またはベースライン時の医師による診断。
Lancet. 2014; 383: 1899-911. より引用
今回の検討では,絶対リスク評価の一環として「高血圧によるCVD未発症年数の損失(CVD-free life years lost)」も算出されました。これは損失生存年数(years life lost: YLL)に似た概念で,高血圧をもっているがために,非高血圧者であればCVDを発症することなく過ごせたはずの期間を何年失ったかということを推算したものです。30歳時のCVD未発症年数の損失は5.0年であり,すなわち「CVD発症が5年早まる」ことが示されました。なお,今回の対象は,少なくとも何らかの理由で診療所を受診した人たちですが,働き盛りの若年世代の場合,健康診断で異常を指摘されても忙しくて受診しない人が多いのが現状です。そう考えると,このCALIBERの結果でさえ現状を過小評価している可能性もあるのです。
CVD未発症年数の損失は,60歳時でも3.4年,80歳時では1.6年であり,高齢者でもしっかりと降圧治療を行うことの意義が示唆される数字となっています。絶対リスクからみた降圧治療のインパクトについては,最近発表されたBPLTTCの文献(Lancet. 2014; 384: 591-98. ![]() )もぜひ参考にしてください。
)もぜひ参考にしてください。
平均寿命が長くなった現在, CVDや癌の発症を完全に避けることは難しく,また,すべての人がいつかは必ず死を迎えます。重要なのは,死をどれだけ遅らせることができるか,さらには病気の発症をどれだけ遅らせ,元気に過ごせる期間を長くできるかという,健康寿命(healthy life expectancy: HALE)です。今回の結果は「30歳時の高血圧によってCVD発症が5年早まる」という直感的に理解しやすい表現で,予防医学的に大変意義深いメッセージとなっています。とくに自分の健康を過信しがちな若年世代の方たちに,高血圧によるCVDリスクや治療の必要性を納得してもらうためにも,このようなエビデンスをぜひ活用していただきたいと思います。
* 健康寿命(healthy life expectancy: HALE),損失生存年数(years life lost: YLL)については,疫学レクチャー第2回の記事もご参照ください。
http://www.epi-c.jp/entry/lecture_002.html#yougo03
