
[対談]わが国の循環器疾患絶対リスク評価ツールを臨床で活用するために
conclusion2

(2015年10月)
『動脈硬化性疾患予防ガイドライン2012年版』に採用されたNIPPON DATA80のリスクチャートに引き続いて,循環器疾患一次予防のための絶対リスク評価ツールが続々と発表されている。そこで,編集委員の寺本先生と,吹田研究やNIPPON DATAに携わり,ガイドラインの作成委員も務めた岡村先生に,絶対リスク評価の意義や,これらのツールを臨床現場で活用するための解釈のポイントなどについて,最新の吹田スコアを中心にお話しいただいた。
寺本 最近,日本の循環器疫学コホート研究の成果が蓄積されてきたことで,複数のリスク評価ツールが使用可能となり,臨床医にはこれらを適切に使い分けることが求められています。そのためにまず,現時点での循環器疾患予防におけるリスクというものを,どうとらえたらよいのでしょうか。
岡村 1960年代の日本人は,総コレステロール値が約165 mg/dLと低い一方で血圧が高く,脳卒中,なかでも脳出血が大きな問題となっていました。その後,生活習慣の欧米化とともに総コレステロール値は徐々に増加を続け,近年,若年男性では米国を追い抜くほどのレベルとなっています。いまはまだ,疾病構造としては脳卒中のほうが多い状況ですが,今後の冠動脈疾患(CHD)の増加が懸念されています。CHDには血清脂質や肥満,喫煙,糖尿病などさまざまな要因が関与しているため,一にも二にも血圧というシンプルな予防戦略でよかった時代から,よりマルチフォーカルな危険因子の管理が必要な時代に入ってきたのがわが国の現状といえるでしょう。

「リスク評価ツールのような形で疫学研究の成果を活用できるようになったのは,臨床医にとって非常に意義深いことです」
寺本 そのなかで各危険因子の重み付けを行い,どこから優先的に対策すべきかを判断するのに有用なのがリスク評価ツールということになりますね。
岡村 ある疾患の発症や死亡(イベント)のリスクを表す代表的な指標として,相対リスクと絶対リスクの2つの考え方があります。相対リスクは危険因子とイベントとの関連の強さを,絶対リスクは集団におけるイベントの発生率を表します。図に示すように,総コレステロールの上昇に伴うCHD発症率の上昇の度合い,すなわちカーブの形(相対リスク)は日米であまり変わりませんが,同じ総コレステロール値の日本人とアメリカ人がCHDを発症する確率(絶対リスク)には大きな差がみられます。
欧米のガイドラインでは,すでに絶対リスク評価による治療方針決定を推奨しています。具体的な評価方法として,米国では,以前はフラミンガムリスクスコア[1]が用いられていましたが,2013年の新しいACC/AHAの循環器疾患リスク評価ガイドラインでは,フラミンガムを含む5つのコホート研究のデータを統合したNew pooled cohort atherosclerotic cardiovascular disease(ASCVD)Equationsが採用されました[2]。ESC/EASの脂質異常症の管理ガイドラインでは,SCORE研究のリスクチャートが用いられています[3]。わが国では,日本動脈硬化学会の『動脈硬化性疾患予防ガイドライン2012年版』(以下,ガイドライン)で初めて,個人の管理目標値の設定に絶対リスク評価が導入されました。
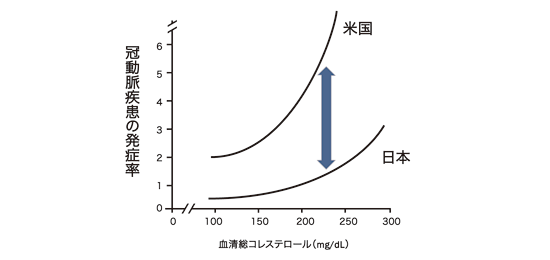
図 相対リスクと絶対リスク
寺本 相対リスクの考え方は,危険因子を抽出するのにはよかったのですが,主要な危険因子が出そろったいま,目の前の人にどのくらいの確率でイベントが起きるかという絶対リスクの考え方が,とくに臨床現場で重要になってきていると感じます。
寺本 では,2014年に発表された吹田スコア[4]を中心に,いまどのようなものがあるのか,あらためて教えてください。
岡村 ガイドラインに採用されたNIPPON DATA80の絶対リスク評価チャート[5]以降,これまでに久山町研究[6]やJMSコホート研究[7][8],JALS-ECC[9],JPHC[10],吹田研究[4]から,絶対リスク評価ツールが発表されました(表1)。リスクチャート形式は,縦軸と横軸に危険因子をレベル別に配置し,交点のマス目に該当する絶対リスクを色で視覚的に示すもので,スコアリングテーブル形式では,危険因子の保有状況をスコア化し,その合計スコアに応じて絶対リスクが決まります。
表1 日本人の循環器疾患一次予防のための絶対リスク評価ツール
| コホート | エンドポイント | 評価期間 | 形式 | |
|---|---|---|---|---|
| NIPPON DATA80[5] 2006年 |
全国300地区の9353人 | 脳卒中死亡,CHD死亡,脳卒中死亡+CHD死亡 ‡ | 10年 | リスクチャート |
| 久山町研究[6] 2009年 |
農村部(福岡県糟屋郡久山町)の2634人 | 脳卒中+CHD(循環器疾患)発症 | 10年 | スコアリングテーブル |
| JMSコホート研究 [7,8] 2009年 |
全国12市町村の約1万2000人 | 脳卒中発症,CHD発症(分けて評価) | 10年 | リスクチャート |
| JALS-ECC [9] 2010年 |
全国10コホートの2万2430人(メタ解析) | CHD発症 | 5年 | スコアリングテーブル |
| JPHC [10] 2013年 |
全国11地区の1万5672人 | 脳卒中発症 | 10年 | スコアリングテーブル |
| 吹田研究 [4] 2014年 |
都市部(大阪府吹田市)の5521人 | CHD発症 | 10年 | スコアリングテーブル |
| CHD: 冠動脈疾患 ‡『動脈硬化性疾患予防ガイドライン2012年版』で用いられたのはCHD死亡のリスクチャート |
||||
寺本 いろいろな違いがありますが,読みかたのポイントを教えてください。
岡村 たとえば,どのような危険因子を用いているかということがあります。絶対リスクへの影響が非常に大きい年齢・性別に加え,これまでにCHD予防における意義や対処法が確立している血圧,血清脂質,糖尿病および喫煙は,ほとんどのリスク評価ツールに採用されています。
これらのうち,CHDをエンドポイントに含めている,3つのスコアリングテーブルの詳細を表2~4に示します。血清脂質について,吹田スコアでは,久山町研究(表2)と同様にLDL-Cを採用しました(†LDL-C吹田スコア)(表4)。空腹時採血が必要なので測定していないコホートが多いのですが,現在,特定健診ではLDL-Cが用いられているため,これをそのままリスク評価に使えることは大きな利点です。Friedewald式が使えない場合のために,LDL-Cのかわりに総コレステロールを使うスコアも作成しています(‡TC吹田スコア)[4]。
表2 久山町研究のリスクスコア
【年齢】40~44歳: 0点,45~49歳: 1点,50~54歳: 2点,55~59歳: 3点,60~64歳: 4点,65~69歳: 5点,70~74歳: 6点,75~79歳: 7点,80歳以上: 8点
【性別】男性: 2点,女性: 0点
【喫煙】非喫煙: 0点,喫煙: 1点
【糖尿病】なし: 0点,あり: 2点
【血圧】収縮期血圧119 mmHg未満: 0点,120~139 mmHg: 1点,140~159 mmHg: 2点,160~179 mmHg: 3点,180 mmHg以上: 4点
【LDL-C】140 mg/dL未満: 0点,140 mg/dL以上: 1点
【HDL-C】40 mg/dL以上: 0点,40 mg/dL未満: 1点
<以上の合計得点による10年間の循環器疾患(脳卒中+冠動脈疾患)発症の絶対リスク>
0点: 1.4%,1点: 1.8%,2点: 2.4%,3点: 3.2%,4点: 4.2%,5点: 5.6%,6点: 7.4%,7点: 9.8%,8点: 12.8%,9点: 16.7%,10点: 21.7%,11点: 27.8%,12点以上: 30%超
文献6より作成
表3 JALS-ECCのリスクスコア(non-HDL-Cモデル)
【年齢】40~49歳: 0点,50~59歳: 14点,60~69歳: 24点,70~79歳: 31点,80~89歳: 39点
【性別】男性: 16点,女性: 0点
【喫煙】非喫煙: 0点,喫煙: 5点
【糖尿病】なし: 0点,あり: 5点
【血圧】至適血圧・正常血圧: 0点,グレード1高血圧: 5点,グレード2以上の高血圧: 11点(WHO/ISH1999の基準による)
【non-HDL-C】90 mg/dL: -9.5点,100 mg/dL: -7.6点,110 mg/dL: -5.7点,120 mg/dL: -3.8点,130 mg/dL: -1.9点,140 mg/dL: 0点,150 mg/dL: 1.9点,160 mg/dL: 3.8点,170 mg/dL: 5.7点,180 mg/dL: 7.6点,190 mg/dL: 9.5点,200 mg/dL: 11.4点,210 mg/dL: 13.3点,220 mg/dL: 15.2点,230 mg/dL: 17.1点,240 mg/dL: 19.0点
【HDL-C】40 mg/dL以上: 0点,40 mg/dL未満: 7点
<以上の合計得点による10年間の急性心筋梗塞の絶対リスク(一部のみ抜粋)>
-10点: 0.01%未満,0点: 0.02%,10点: 0.03%,20点: 0.07%,30点: 8.00%,40点: 0.26%,50点: 0.52%,60点: 1.0%,70点; 2.1%,80点: 4.1%,90点: 8.0%,100点: 15%
文献9より作成
表4 吹田スコア(LDL-C吹田スコア)
【年齢】35~44歳: 30点,45~54歳: 38点,55~64歳: 45点,65~69歳: 51点,70歳以上: 53点
【性別】男性: 0点,女性: -7点
【喫煙】非喫煙: 0点,喫煙: 5点
【糖尿病】なし: 0点,あり: 6点
【血圧】至適血圧: -7点,正常血圧: 0点,ステージ1高血圧: 4点,ステージ2~4高血圧: 6点
【LDL-C】100 mg/dL未満: 0点,100~139 mg/dL: 5点,140~159 mg/dL: 7点,160~179 mg/dL: 10点,180 mg/dL以上: 11点
【HDL-C】40 mg/dL未満: 0点,40~59 mg/dL: -5点,60 mg/dL以上: -6点
【慢性腎臓病】eGFR 60 mL/min/1.73 m2超: 0点,ステージ3: 3点,ステージ4・5: 14点
<以上の合計得点による10年間の冠動脈疾患発症の絶対リスク>
35点未満: 1%未満,36~40点: 1%,41~45点: 2%,46~50点: 3%,51~55点: 5%,56~60点: 9%,61~65点: 14%,66~70点: 22%,71点以上: 28%超
文献4より作成
寺本 慢性腎臓病(CKD)は吹田スコアにだけ入っていますね。
岡村 CKDはいま非常に注目度が高く,有病者数も多いため,教育的な意味も考慮して含めました。ただし,重症のステージ4・5はともかく,ステージ3については,CKDそのものというより合併する高血圧や脂質異常症,糖尿病などの治療を行うことでリスクが下がるといったほうが正確であり,含めるかどうかには議論もありました。
寺本 これらのスコアはどのように算出されているのですか。
岡村 絶対リスクの評価にあたっては,対象集団での実際の疾患発症状況を観察する必要があるため,必ず前向きコホート研究を行わなければなりません。具体的には,Cox比例ハザードモデルを用いて各危険因子と実際の発症率との関連の強さを検討し,その回帰係数を整数化して各危険因子のスコアとします。この時点では相対リスクです。次に,その集団での各危険因子の平均値とその集団の平均的な発症率を考慮したベースラインハザード関数を求めて,各危険因子の寄与によるリスクを上乗せした掛け算を行い,予測発症率(絶対リスク)を算出します。
寺本 各危険因子のスコアは,最終的に足しあわせていくのですね。
岡村 換算表を用いて,スコアの合計に対応する絶対リスクがわかるようになっています。各危険因子のスコアの大小を見くらべてみるのもおもしろいかもしれません。たとえば,改善によってマイナス20歳の「若返り」に匹敵するような危険因子は1つもなく,年齢の影響は非常に大きいことがあらためて実感されます。ときどき,もう高齢なのだからいまさら治療をしなくてもよいだろうとおっしゃる方がいますが,このように絶対リスクは加齢とともに否応なく高くなっていくわけであり,高齢者こそ危険因子の管理が重要だともいえるのです。
寺本 糖尿病は6点ですが,もう少し高いのではという印象もあります。
岡村 吹田スコアに限らず,一次予防のためのリスク評価ツールは,基本的に自力で健診に来られる人を対象としたデータのため,合併症のある,あるいは罹病期間の長い糖尿病の方は基本的に含まれていない点に注意が必要です。あくまで初期の糖尿病のリスクはこのくらいと考えていただくのがよいと思います。寺本 同じ理由で,たとえばある患者に対して,「LDL-Cがいまの170 mg/dLから30 mg/dL下がれば,140 mg/dLの人と同じところまでリスクが下がりますよ」といいたいところなのですが,実際は,治療を受けている人というのは,それまでに曝露され蓄積してきたリスクもあるので,140 mg/dLのところまでリスクが下がるわけではないですね。
岡村 そのとおりで,これはあくまでも観察研究のデータのため,生活習慣改善や治療の動機付けには有用でしょうが,治療によってリスクがどのくらい下がるかは,臨床試験を行って検討する必要があります。
寺本 ガイドラインで用いられている絶対リスク評価チャート[5]は死亡をエンドポイントとしたものですが,死亡より発症のほうが直感的ではないかとの指摘もあります。

「疫学研究に携わっている立場からは,必ずしも死亡より発症のほうがよいとはいえないのです」
岡村 次回改訂時も引き続き絶対リスク評価が採用される予定ですが,エンドポイントに関して,疫学研究に携わっている立場からは,必ずしも発症のほうがよいとはいえないのです。死亡というのは,決して「生き返った人もいる」などということのない,確固たるハードエンドポイントです。癌も,発症・進行とも比較的ゆっくりで,しかも癌細胞が出るかどうかという絶対的な基準があります。しかし循環器疾患の場合,診断基準が統一されていなかったり,発症の定義に含められることの多い冠動脈インターベンションの実施基準が施設によってばらばらだったり,また痕跡すら残らずに突然亡くなるようなケースもあって,客観的な判断を徹底するのは容易ではありません。信頼性の高いリスク評価のためには,エンドポイントの解釈は慎重に行うべきだと思います。
寺本 吹田スコアはCHDですが,久山町研究[6]のように,脳卒中と心疾患をあわせた 循環環器疾患をエンドポイントとしているものもあります。
岡村 欧州のSCORE[3]も,米国のNew pooled ASCVD risk equation[2]も脳卒中とCHDを一緒にして評価しており,このような包括的なリスク評価が主流になりつつあるといってよいかもしれません。
ただ,久山町研究のスコアをみると,血圧の区分が5つあるのに対し,脂質の区分は,HDL-C,LDL-Cとも2つです(表2)。これは,CHDよりも発症数の多い脳卒中に対して,血圧の影響が圧倒的に大きいために,脂質の影響が相対的に小さくなっていることを示しています。脳卒中とCHDの危険因子には共通するものも多いため,両者をあわせてみた場合に各危険因子の重みがこのようになるというのは1つの大切な情報ですが,よりきめ細かい管理のためには,脳卒中とCHDを分けた評価も必要です。吹田では脳卒中に対するCHDの割合が農村部よりも高いため,予防のニーズも考慮して両者を分けました。脳卒中のスコアも現在,発表に向けて準備中です。
寺本 吹田スコアからもわかるように,CHD予防においてももちろん血圧の管理は重要なのですが,日本人の疾病構造では,どうしても全体が血圧の重みに引っ張られて,それ以外が見えにくくなってしまうのですね。
岡村 比較のために,日本人の55歳の喫煙男性で総コレステロール265 mg/dL,LDL-C 185 mg/dL,HDL-C 38 mg/dL,血圧150 / 90 mmHgで降圧薬治療は行っておらず,糖尿病もCKDもない場合の10年間のCHDリスクを試算すると,米国のNew pooled ASCVD risk equation[2]では22.8%,久山町研究のスコア[6]では21.7%と,一見近い値が出てきます。しかし,おおもとのデータである脳卒中とCHDの比率をみると,米国では約8割がCHDであるのに対し,久山町では4割未満です。つまり,同じ約22%のリスクであっても,じつは内訳が大きく異なっているため,その臨床的な意義は決して同じではないわけです。このあたりが,脳卒中とCHDを一緒にして扱う場合の限界ではないでしょうか。
寺本 ほかにも,これらのツールを用いるにあたっての注意点はありますか。
岡村 若年者では,10年程度の比較的短期間での絶対リスクを算出しても非常に低い値になってしまい,あまり教育的とはいえない面があります。低リスクの若年者には,生涯リスク(lifetime risk)を用いることが推奨されます[2]。生涯リスクも絶対リスク評価の1つですが,ある年齢(index age)から死亡するまでにイベントを発症する長期的な確率を表します。高齢者では余命が少なく,またその年齢になるまでイベントを免れているので生涯リスクは低く算出されますが,残りの人生が長い若年者に対してはインパクトの大きい指標です。吹田研究での検討結果をみると,45歳男性で高血圧のない場合の脳卒中発症の生涯リスクは17.21%でしたが,高血圧があると32.79%と,大きな差がつきます[11]。吹田研究からは,このほかにも生涯リスクを検討した結果をいくつか発表しています[12][13]。
寺本 あらためて日本は,戦後の「脳出血大国」から,徐々に脳梗塞,とくにアテローム血栓性脳梗塞の多い時代へと,世界のなかでも大きな疫学的変化を経験した国ではないかと感じます。
岡村 そのなかで高血圧や脂質異常症の治療状況が改善してきていることが,やはりイベントの減少という好ましい結果につながっていると思います。
最近,NIPPON DATA80の絶対リスク評価チャートによるCHD予測死亡率の検証を行ったところ,約10年を隔てた1990年代のコホートでは,予測される死亡率よりも実際の死亡率のほうが低くなっていました[14]。とくに高リスクの人ほどその解離が大きいという結果は,1980年代以降,予防のために適切なケアが行われてきたことをうかがわせるものでしたが,今後,さらに現状に即したリスク評価法の必要性が示唆される結果でもありました。
寺本 長きにわたって積み重ねられてきた疫学研究の成果を,リスク評価ツールのようなわかりやすい形で活用できるようになったのは,臨床医にとって非常に意義深いことです。それぞれのリスク評価ツールの背景や性質を理解し,ぜひ診療の場で適切に使い分けていただきたいと思います。本日はありがとうございました。
[1] Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults. Executive Summary of The Third Report of The National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, And Treatment of High Blood Cholesterol In Adults (Adult Treatment Panel III). JAMA. 2001; 285: 2486-97. ![]()
[2] Goff DC Jr et al; American College of Cardiology/American Heart Association Task Force on Practice Guidelines. 2013 ACC/AHA guideline on the assessment of cardiovascular risk: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines. J Am Coll Cardiol. 2014; 63: 2935-59. ![]()
[3] Task Force for the management of dyslipidaemias of the European Society of Cardiology (ESC) and the European Atherosclerosis Society (EAS), Catapano AL et al; ESC Committee for Practice Guidelines 2008-2010 and 2010-2012 Committees. ESC/EAS Guidelines for the management of dyslipidaemias: the Task Force for the management of dyslipidaemias of the European Society of Cardiology (ESC) and the European Atherosclerosis Society (EAS). Atherosclerosis. 2011; 217: S1-44. ![]()
[4] Nishimura K et al. Predicting coronary heart disease using risk factor categories for a Japanese urban population, and comparison with the framingham risk score: the suita study. J Atheroscler Thromb. 2014; 21: 784-98. ![]() (抄録へ)
(抄録へ)
[5] NIPPON DATA80 Research Group. Risk assessment chart for death from cardiovascular disease based on a 19-year follow-up study of a Japanese representative population. Circ J. 2006; 70: 1249-55. ![]() (抄録へ)
(抄録へ)
[6] Arima H et al. Development and validation of a cardiovascular risk prediction model for Japanese: the Hisayama study. Hypertens Res. 2009; 32: 1119-22. ![]() (抄録へ)
(抄録へ)
[7] Matsumoto M et al.; Jichi Medical School (JMS) Cohort Study Group. Risk charts illustrating the 10-year risk of myocardial infarction among residents of Japanese rural communities: the JMS Cohort Study. J Epidemiol. 2009; 19: 94-100. ![]() (抄録へ)
(抄録へ)
[8] Ishikawa S, et al.; Jichi Medical School (JMS) Cohort Study Group. Risk charts illustrating the 10-year risk of stroke among residents of Japanese rural communities: the JMS Cohort Study. J Epidemiol. 2009; 19: 101-6. ![]() (抄録へ)
(抄録へ)
[9] Tanabe N, et al.; The Japan Arteriosclerosis Longitudinal Study Group. Serum Total and Non-High-Density Lipoprotein Cholesterol and the Risk Prediction of Cardiovascular Events. Circ J. 2010; 74: 1346-56. ![]() (抄録へ)
(抄録へ)
[10] Yatsuya H, et al. Development of a Point-based Prediction Model for the Incidence of Total Stroke: Japan Public Health Center Study. Stroke. 2013; 44: 1295-302. ![]() (抄録へ)
(抄録へ)
[11] Turin TC et al. Hypertension and lifetime risk of stroke. J Hypertens. 2016; 34: 116-22. ![]() (抄録へ)
(抄録へ)
[12] Turin TC, et al. Lifetime risk of acute myocardial infarction in Japan. Circ Cardiovasc Qual Outcomes. 2010; 3: 701-3. ![]() (抄録へ)
(抄録へ)
[13] Turin TC, et al. Lifetime Risk of Stroke in Japan. Stroke. 2010; 41: 1552-4. ![]() (抄録へ)
(抄録へ)
[14] Nakai M et al; EPOCH-JAPAN Research Group. Calibration between the Estimated Probability of the Risk Assessment Chart of Japan Atherosclerosis Society and Actual Mortality Using External Population: Evidence for Cardiovascular Prevention from Observational Cohorts in Japan (EPOCH-JAPAN). J Atheroscler Thromb. 2015 Sep 3. [Epub ahead of print] ![]() (抄録へ)
(抄録へ)
